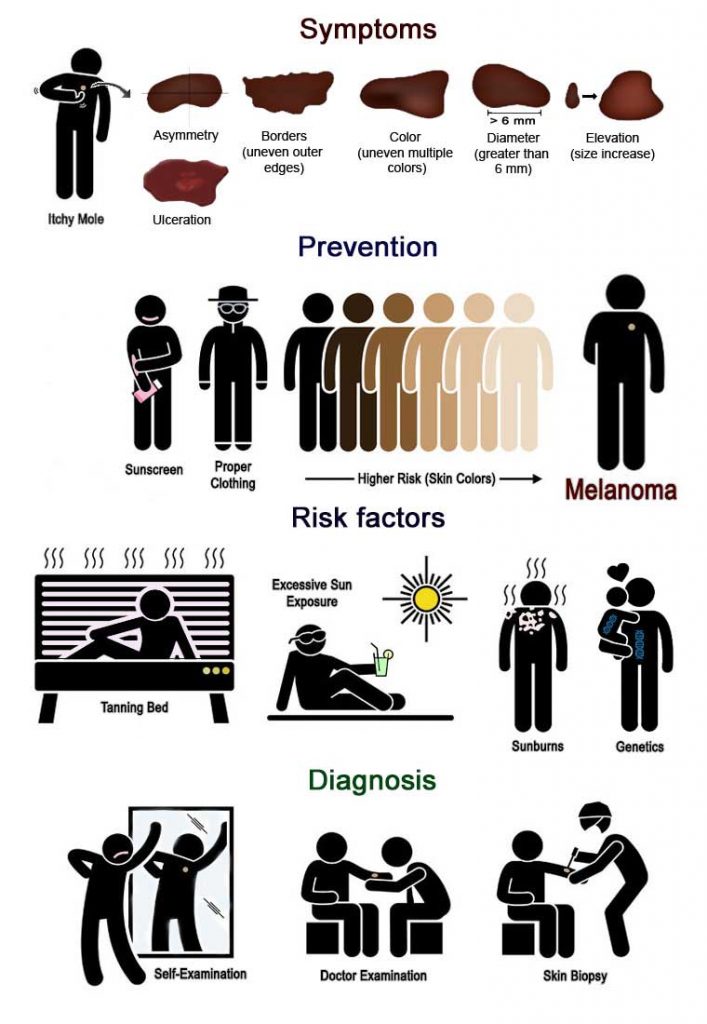
Des erreurs d’ADN et de nouvelles mutations dans les cellules productrices de mélanine – les mélanocytes – donnent naissance à une tumeur appelée mélanome. La cause la plus fréquente de cette tumeur maligne est l’exposition excessive aux rayons ultraviolets lors de bains de soleil ou de bronzage en intérieur.
Les autres facteurs de risque sont l’hérédité, le type de peau claire, le nombre élevé de grains de beauté sur le corps (plus de 50) et l’immunosuppression. Cette dernière est principalement causée par le VIH ou par des médicaments immunosuppresseurs.
Au cours du siècle dernier, le nombre de cancers de la peau a augmenté. Peut-être est-ce dû à l’évolution des critères de beauté ?
Autrefois, la peau pâle était associée à la royauté et à un statut supérieur. Les personnes qui travaillaient dans les champs avaient plus souvent la peau bronzée. D’un autre côté, les nobles n’avaient pas à sortir et à travailler pour gagner leur vie. Pour cette raison, ils étaient moins surexposés aux UV et avaient la peau claire. Il est intéressant de noter que certains endroits, comme la majorité de l’Asie (en particulier la Thaïlande), considèrent encore la peau pâle comme un idéal de beauté.
Cependant, de nos jours, en Occident, un corps bronzé est considéré comme un symbole de jeunesse, de beauté et de sexualité. Il n’est pas surprenant que tant de personnes passent des heures dans des lits de bronzage. On n’insiste peut-être pas assez sur le fait qu’une chose aussi innocente que le bronzage en intérieur peut doubler le risque de mélanome. D’ailleurs, saviez-vous que l’Organisation mondiale de la santé a classé les appareils de bronzage émettant des ultraviolets parmi les agents cancérigènes du premier groupe (Réf.)
Il est bon de rappeler que même une chose aussi simple qu’un écran solaire peut littéralement sauver des vies. Certaines sources affirment que la protection UV pourrait réduire le risque de cancer de la peau d’au moins 50 %.
À notre grande surprise, le mélanome ne représente que 5 % de tous les cancers de la peau. Pourtant, il est responsable d’au moins 75 % des décès liés aux tumeurs malignes de la peau. Il n’est donc pas étonnant qu’un cancer aussi rare soit aussi connu.
| Mélanome | |
| Symptômes | Caractéristiques des grains de beauté suspects(règle ABCDE) : A – Asymétrie. Un côté du grain de beauté diffère sensiblement de l’autre. B – Bordures. Les bords d’un éventuel mélanome peuvent être irréguliers, imprécis, festonnés, dentelés et inégaux. C – Couleur. Un grain de beauté douteux peut être de couleur inégale et avoir différentes nuances. Il peut y avoir des variations de blanc, de gris, de noir, de rose et de bleu. D – Diamètre. Un mélanome malin peut être petit, mais dans la plupart des cas, il a un diamètre supérieur à 6 mm (la taille d’une gomme de crayon). E – Élévation (croissance). Si un grain de beauté change de taille, de forme ou de texture en quelques semaines ou quelques mois, il faut s’en inquiéter. (Réf.) – Une ulcération peut également se développer, elle peut être un signe avant-coureur de mélanome. La rougeur, le gonflement et la pigmentation sont également des signes qui doivent inquiéter. – Les saignements et l’excrétion de liquide d’un grain de beauté et de ses environs sont également des signes alarmants. – Le grain de beauté peut devenir irritant et douloureux. Des lésions et des croûtes peuvent commencer à se former. Dans ce cas, faites-vous examiner par un dermatologue ou un autre médecin spécialisé. |
| Diagnostic | Examinez régulièrement la surface de votre corps et appliquez la règle ABCDE. Une attention particulière doit être portée aux naevus dysplasiques (1 sur 100 peut devenir cancéreux), aux grains de beauté courants qui se modifient (1 sur 3 000 peut devenir cancéreux) et aux excroissances nouvellement apparues sur la peau. (Réf.) Le signe du vilain petit canard. Un mélanome apparu soudainement est très souvent différent du reste des grains de beauté sur le corps de l’individu. (Réf.) Contrôles réguliers de la peau et rendez-vous de suivi. Si vous présentez des facteurs de risque ou si vous avez eu un mélanome – réserver au moins une visite par an chez le médecin peut être un excellent investissement. La meilleure prévention consiste à faire examiner un grain de beauté suspect et à le retirer si nécessaire. Les grains de beauté douteux sont examinés à l’aide d’un dermatoscope et d’autres outils. Le mélanome est confirmé lorsqu’une biopsie de la peau est effectuée. Si l’on soupçonne que le cancer s’est propagé, on vérifie les ganglions lymphatiques sentinelles. Un scanner, une IRM ou un PET scan peuvent également être réalisés pour obtenir une image systémique complète. |
| Prévalence | 87 000 nouveaux cas de mélanome aux États-Unis chaque année. Le mélanome représente 5 % de tous les nouveaux cancers diagnostiqués chaque année. |
| Groupes d’âge | L’âge moyen d’apparition du mélanome est de 50 à 55 ans. La prévalence la plus faible du mélanome se situe dans le groupe des 20 à 34 ans (6 % de tous les cas). La prévalence la plus élevée du mélanome se situe dans le groupe des 55 à 74 ans (45 % de tous les cas). (Réf.) |
| Traitement | Dépend du stade du cancer. Un mélanome qui ne s’est pas propagé est enlevé chirurgicalement. Un mélanome qui s’est propagé aux ganglions lymphatiques – la tumeur est enlevée chirurgicalement suivie de l’enlèvement des ganglions lymphatiques sentinelles et d’un traitement systémique. Un mélanome avancé (métastatique) est traité par voie systémique avec de l’interféron, une chimiothérapie, des médicaments qui bloquent les molécules de signalisation, des inhibiteurs d’angiogenèse, une immunothérapie. La mutation BRAF est un signe précieux pour choisir le meilleur traitement. La majorité des options de traitement systémique peuvent provoquer des effets secondaires, l’efficacité dépend beaucoup de la génétique de l’individu. |
| Pronostic | Plus le mélanome est détecté tôt et enlevé chirurgicalement, meilleurs sont les résultats. Les mélanomes de stade précoce ont une garantie de guérison de presque 100 %. Les mélanomes de stade avancé ont un moins bon résultat, il peut être amélioré à l’aide d’un traitement systémique (y compris le dichloroacétate de sodium). Calculateur de pronostic : http://www.melanomaprognosis.net/ |
Si vous appartenez à un groupe à risque – vous avez un teint clair, plus de 50 grains de beauté, quelqu’un dans votre arbre généalogique a eu un mélanome, vous prenez régulièrement des médicaments immunosuppresseurs ou avez eu de graves coups de soleil dans votre vie – prenez l’habitude d’examiner votre peau régulièrement tous les mois environ.

Comme dans la majorité des cas de cancer, le temps est un facteur essentiel dans le cas du mélanome.
Plus tôt on le remarque, meilleurs sont les résultats. En outre, le mélanome peut être détecté simplement à l’aide d’un auto-examen devant le miroir. Cela en fait l’une des tumeurs les plus faciles à détecter et les plus précoces qui soient. Dans de nombreux cas, on peut repérer un mélanome sans l’aide d’un médecin.
Pour traiter un mélanome avancé, il faut utiliser des médicaments systémiques affectant l’ensemble du corps. Actuellement, les choix les plus populaires en médecine conventionnelle sont la chimiothérapie, l’immunothérapie et la thérapie ciblée. Ces deux dernières méthodes sont nouvelles et donnent de l’espoir dans le traitement du mélanome métastatique. Mais il reste encore beaucoup de travail à faire dans la recherche d’une meilleure thérapie contre cette maladie néoplasique. (Réf.) Ce que nous avons décrit sont les principales options de traitement utilisées par les médecins dans des contextes cliniques ordinaires. Naturellement, il existe d’autres moyens supplémentaires qui peuvent aider à stabiliser ou à réduire les tumeurs.
En gardant cela à l’esprit, examinons les autres options largement disponibles pour les personnes atteintes d’un cancer .
En effet, s’il existe des méthodes chirurgicales, médicales ou diététiques pour combattre le mélanome, il ne faut pas oublier une autre option considérable : la thérapie métabolique avec le dichloroacétate. Il s’agit d’une minuscule molécule qui présente un effet cytostatique et cytotoxique sélectif sur les cellules cancéreuses.
Aujourd’hui, les données publiques disponibles indiquent que le DCA pourrait être utile contre les cancers du cerveau, de la thyroïde, des lymphomes, des neuroblastomes, du sein, des poumons, des reins, du côlon et d’autres cancers. (Réf.)
A notre grande surprise, le dichloroacétate de sodium semble également être efficace dans le traitement du mélanome avancé. Il semble avoir la capacité de réduire les tumeurs, de stabiliser la maladie et d’empêcher son aggravation. Tout cela s’est produit dans cet exemple avec un homme du Canada.
Nous présentons un cas clinique – un mélanome récurrent de stade III, BRAF-positif, qui revenait continuellement après une poignée de traitements de médecine conventionnelle.
Sur une période de 4 ans, le dichloroacétate a aidé l’homme non seulement à stabiliser la maladie et à réduire les masses cancéreuses existantes, mais aussi à continuer à vivre une vie normale tout en subissant des effets secondaires minimes. (Réf.)
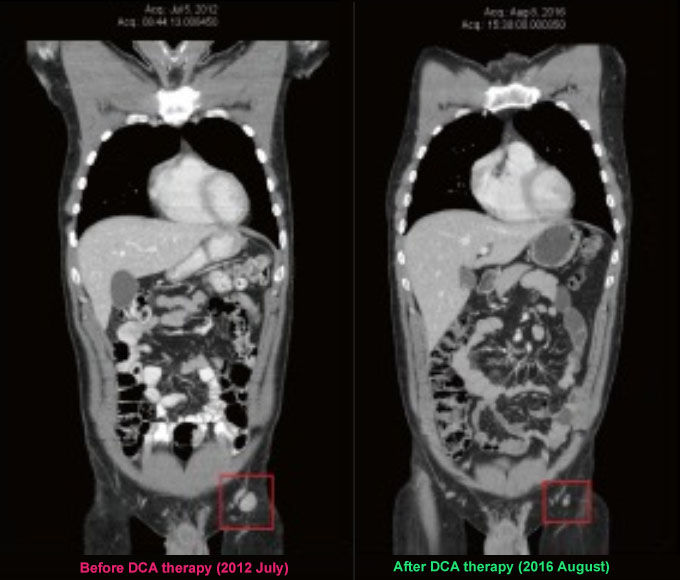
Tout a commencé en 2006 lorsque cet homme de 32 ans à la peau claire a remarqué un grain de beauté changeant sur sa jambe. La lésion cutanée semblait devoir être examinée par un spécialiste. Il était loin de se douter que cette petite surprise deviendrait plus tard un gros problème et reviendrait régulièrement chaque fois qu’elle serait traitée. Plus grande, plus méchante et plus têtue.
La personne s’est rendue chez le médecin et a subi un examen de la peau. Le dermatologue a confirmé que la lésion était cancéreuse et, peu de temps après, elle a été enlevée à l’aide du scalpel d’un chirurgien. Les pathologistes ont identifié le tissu cutané excisé comme étant un mélanome. Heureusement, la maladie ne s’était pas encore propagée aux ganglions lymphatiques voisins. Il n’y avait plus de grains de beauté suspects.
Un an plus tard, l’homme a remarqué des ganglions lymphatiques hypertrophiés à l’aine et de nouvelles lésions ressemblant à un mélanome sur sa jambe gauche. Il semblait que le cancer avait rechuté. Peu après, après une visite à l’hôpital, l’homme s’est vu prescrire de l’interféron-α et a commencé un traitement systémique.
Heureusement, les résultats n’étaient pas mauvais. Le traitement à l’interféron-α a duré 9 mois et a permis de réduire le tissu lymphoïde cancéreux hypertrophié ainsi que le mélanome malin sur sa jambe. Cependant, le traitement a rendu l’homme malade, il ne pouvait pas supporter les effets secondaires semblables à ceux de la grippe. Il a donc arrêté de prendre le médicament.
Jusqu’en 2010, l’homme ne s’est plus plaint de sa santé et a continué à vivre. Malheureusement, le cancer est réapparu. L’homme a remarqué de nouvelles lésions de cancer de la peau sur sa jambe gauche, qui ont de nouveau été enlevées chirurgicalement dans un centre de soins.
Malgré les efforts, à la fin de 2011, les lésions de mélanome sont réapparues au même endroit. Cette fois, elles se sont développées sur le tissu cicatriciel formé lors de la dernière opération chirurgicale. Les chirurgiens ont alors décidé d’enlever une zone plus large de la peau où se trouvaient les tumeurs récurrentes et de procéder à une greffe de peau.
Malheureusement, en mars 2012, les tumeurs sont réapparues dans la nouvelle greffe de peau. Les médecins ont essayé d’effectuer deux autres opérations d’ablation de la peau et de greffe de peau, mais cela n’a servi à rien. Le cancer a rechuté à chaque fois. Une biopsie des ganglions lymphatiques de l’aine gauche a été effectuée.
. La biopsie a confirmé la métastase d’un mélanome BRAF-positif dans cette région. L’homme s’est battu pendant 6 ans contre cette maladie mortelle, a subi au moins 5 opérations chirurgicales et a même pris un traitement systémique. Malheureusement, chaque année, le cancer de la peau se renouvelait et tout recommençait.
Après quelques mois, il a commencé à chercher des méthodes alternatives de traitement du cancer – il a suivi un régime végétalien et a été consulté par un naturopathe. Le naturopathe lui a prescrit :
– un extrait de champignon (avec le composé actif AHCC), – racine de pissenlit, – racine d’astragale
–curcumine, – Extrait de gui européen, – vitamine C par voie intraveineuse.

Malgré les tentatives enthousiastes et pleines d’espoir, le régime végétalien et la thérapie naturopathique ne semblent pas fonctionner. Au bout de quelques mois, le scanner et la tomographie par émission de positons ont révélé que les tumeurs cancéreuses se développaient et que les ganglions lymphatiques de la région inguinale grossissaient.
Non seulement le cancer se propageait, mais une douleur douloureuse est apparue dans la zone des ganglions lymphatiques hypertrophiés.
Les tests de dépistage du cancer ont révélé que la maladie progressait chez le patient.
N’ayant rien à perdre, l’homme a décidé d’essayer la thérapie DCA, qui avait récemment suscité l’intérêt de la communauté au Canada.
juillet 2012, environ 6 ans après le diagnostic du cancer et diverses approches thérapeutiques, l’homme a une fois de plus décidé de surmonter son mélanome de stade III. Cette fois, avec l’aide du dichloroacétate de sodium.
Son « protocole DCA » quotidien consistait en :
– 500 mg de DCA trois fois par jour
(schéma d’administration (cycles) – 2 semaines de prise de DCA + 1 semaine de pause),
– 80 mg de Benfotiamine deux fois par jour,
– 150 mg d’acide alpha lipoïque trois fois par jour,
– 500 mg d’Acetyl L-Carnitine trois fois par jour.
Il a pris ce mélange pendant quatre ans. Pendant cette période, il a ressenti de légers effets secondaires. L’homme a ressenti un léger engourdissement et une faiblesse dans ses doigts et ses mains à un moment donné, il a également remarqué de légers troubles de la concentration.
Cependant, il n’a pas fallu longtemps pour que ces effets indésirables disparaissent. Cela s’est probablement produit parce qu’il est passé à un schéma d’administration différent – 2 semaines sous DCA + 1 semaine sans DCA. Des réactions secondaires n’ont pas été constatées par la suite.
Peut-être qu’une semaine de pause supplémentaire est suffisante pour donner au corps le temps d’évacuer l’accumulation de DCA. En outre, la prise continue de dichloroacétate de sodium pendant 14 jours est plus efficace pour éliminer sélectivement les cellules cancéreuses (plus d’informations sur les schémas d’administration). L’homme a également effectué des analyses de sang régulières pour s’assurer que tout va bien. Même en administrant du dichloroacétate pendant quatre ans, les paramètres sont restés dans les limites de la normale. La légère diminution du taux de créatinine avait déjà été remarquée avant le protocole DCA, de plus, ce changement modeste n’est pas cliniquement significatif.
L’exemple des analyses sanguines prouve que lorsqu’on prend du dichloroacétate de sodium pendant de longues périodes, les effets toxiques notables sur la majorité des systèmes organiques ne semblent pas être évidents.
